- 昭和医科大学病院
- 診療科・センター・部門
- 診療科
- 救命救急科
救命救急科
診療科紹介
救命救急科は、厚生労働省の指定を受けた救命救急センターとして20床の重症患者専用のベッドを擁し、日本救急医学会指導医・専門医、脳神経外科専門医、集中治療専門医など複数の資格を持った医師が各科専門医と協力しつつ、年間1300名程度の重症患者を受け入れています。さらには軽症・中等症救急患者を担当している救急診療科と協力連携して軽症から重症傷病者までに対応しています。重症外傷、重症感染症や多臓器不全に対する集中治療をはじめ、高気圧酸素治療装置による急性期のCO中毒の治療、神経救急疾患に対するたいおん管理療法などの世界でも先端的な神経集中治療を行っています。全国における大規模災害、都内における多数傷病者発生事案に際してはDMAT(災害医療チーム)を派遣しています。
 診療科長
診療科長土肥 謙二
診療体制
救命救急センターは基本的に24時間体制で、119番通報により現場に急行した救急隊員によって、重症度そして緊急性ともに高いと判断された場合に、東京消防庁指令センターからのホットラインによって傷病者の受入れが要請されます。また医師会の先生方の病院や他病院で発生した重症患者や、平成23年度より新たに稼動を始めた総合診療センターが初療した救急患者についても、重症病態であった場合に対応いたしております。それによって年間1300例程度の重症症例の診療にあたっています。システム上、患者さんやそのご家族が直接診療を希望しても受診することはできません。治療方針
救命救急センターは城南地区の重症傷病者の“最後の砦”として断らない救急医療体制を基本としております。軽症から中等症傷病者の場合は救急診療センターをはじめとして各科と連携して対応しています。各々の治療方針は毎日2回行っているカンファレンスを通じて決定されます。カンファレンスには医師だけではなく、看護師、薬剤師、ソーシャルワーカー、理学療法士、管理栄養士などの多職種が参加して一人一人の患者さんに対して的確かつテーラーメイドな治療を提供しています。また、大学病院の救命救急センターとして常に先端的な治療や臨床研究も行っています。特徴的な診療領域
救急診療の特殊性として、まず患者さんの緊急度、重症度を早急に判断し、呼吸・循環・中枢神経系の異常の一次的検索とその正常化を、多くの医療スタッフにより同時に行います。救急医療チームがすべての疾患に対して精通しているわけではありませんので、以下に示す3つのカテゴリーに分け、各科と協働し患者さんの診療にあたります。○救急専門医が主に診療
来院時心肺停止、ショック、原因不明の意識障害、敗血症、DIC、多臓器不全、中毒、溺水、熱中症など、重症病態の診療が優先されるもの
○救急専門医と複数科の専門医によるチーム診療
多発外傷、喘息重積、痙攣重積、大動脈破裂、劇症肝炎、高血糖性昏睡など、重症病態の治療と原因疾患の診断を平行して行う必要があるもの
○各科派遣医および各科専門医による診療
脳卒中、心筋梗塞、消化管穿孔、消化管出血、四肢骨折など、疾患の治療が主になるもの
そのため救命救急科医師は各診療科の様々な治療を統括するコンダクター的役割を担っています。そして患者さんの状態が安定した場合には各診療科の専門医が診療の主体になります。重症患者ゆえ、救急隊員や救急救命士、薬剤師、管理栄養士、診療録管理士、ソーシャルワーカーなど多職種が関わらなければならない診療科でもあり、チーム医療の長所を生かした高度でかつ安全な医療を提供しています。
また、救急医療の専門医にとって重要な仕事の一つに“災害医療への取り組み”があります。昭和大学病院救命救急科は東京DMAT(disaster medical assistance team)日本DMATとして災害現場に乗り込んでいく医療チームに参加しています。東日本大震災や新型コロナウィルス感染症のパンデミック初期にはダイヤモンド・プリンセス号にも隊員を派遣しています。
主な対象疾患
○救急専門医が主に診療来院時心肺停止、ショック、原因不明の意識障害、敗血症、DIC、多臓器不全、中毒、溺水、熱中症など、重症病態の診療が優先されるもの
○救急専門医と複数科の専門医によるチーム診療
多発外傷、喘息重積、痙攣重積、大動脈破裂、劇症肝炎、高血糖性昏睡など、重症病態の治療と原因疾患の診断を平行して行う必要があるもの
○各科派遣医および各科専門医が中心となる診療
脳卒中、心筋梗塞、消化管穿孔、消化管出血、四肢骨折など、疾患の治療が主になるもの
スタッフ紹介
| 医師名 | 役職 | 資格 |
| 土肥 謙二 (1992年卒) | 教授 | 日本救急医学会救急科指導医・専門医 日本脳神経外科学会専門医 日本脳卒中学会指導医・専門医 日本脳神経外傷学会指導医・専門医 日本神経救急医学認定フェロー 日本腹部救急医学会指導医 日本体育協会公認スポーツドクター 日本DMAT隊員・統括DMAT |
| 八木 正晴 (1995年卒) | 教授(員外) | 日本救急医学会指導医・専門医 日本DMAT隊員・統括DMAT 東京消防庁救急隊指導医 日本航空医学会航空認定指導者 JATECインストラクター |
| 井上 元
(2016年卒) | 助教 | 日本救急医学会専門医
日本集中治療医学会専門医 日本DMAT隊員・東京DMAT隊員 東京消防庁救急隊指導医 JATEC・ICLSインストラクター |
| 鈴木 恵輔
(2016年卒) | 助教 診療科長補佐 | 日本救急医学会専門医
日本集中治療医学会専門医 日本IVR学会救急IVR認定医 日本DMAT隊員・東京DMAT隊員 東京消防庁救急隊指導医 JATECインストラクター |
| 昼間 楓 (2018年卒) | 助教 | 日本救急医学会専門医 JATEC・ICLSプロバイダー |
| 菊地 一樹 (2019年卒) | 医員(大学院) | 日本救急医学会専門医 日本DMAT隊員・東京DMAT隊員 JATEC・ICLS・PALS・BLSプロバイダー |
| 永樂 学 (2020年卒) | 医員(大学院)
| 日本救急医学会専門医 東京DMAT隊員、神奈川IMAT隊員 横浜市救命指導医 JATEC・ICLS・PALSプロバイダー |
| 島田 拓哉 (2020年卒) | 助教(医科) | 日本救急医学会専門医 東京DMAT隊員、神奈川YMAT隊員 横浜市救命指導医 JATEC・ICLS・ACLS・PALSプロバイダー |
| 富田 佳賢 (2021年卒) | 医員(大学院)
| 専攻医3年次 東京DMAT隊員、神奈川YMAT隊員 JATEC・JPTEC・ICLS・ACLS・PALS・BLSプロバイダー |
| 須郷 加奈子 (2022年卒) | 助教(医科) | 専攻医2年次 東京DMAT隊員、秋田DMAT隊員 JATEC‧ICLS‧ACLS‧PALS・BLSプロバイダー |
| 下崎 優花 (2023年卒) | 助教(医科) | 専攻医1年次 JATEC‧ICLS‧ACLS‧PALS・NCPRプロバイダー |
| 嶋津 宏基 (2023年卒) | 助教(医科) | 専攻医1年次 JATEC‧ICLS‧ACLS・NCPRプロバイダー |
医療従事者の⽅へ
研究内容
(1)JTDB (日本外傷データバンク)の登録症例を用いた交通事故を中心とした障害に関す る研究および自転車外傷の現状に関する研究(2)JNTDB (日本頭部外傷データバンク)を用いた重症頭部外傷の治療
(3)重症敗血症と抗菌薬の効果に関する研究
(4)臓器移植後の成績向上のための、脳死臓器提供におけるドナー評価・管理並びに摘出手術 における呼吸循環管理法の開発
(5)神経炎症の機能解明と再生医学の基礎的研究
(6)新規脳保護蘇生法の開発
(7)酸化ストレス・活性酸素制御による重症病態の治療法の開発
(8)熱中症の病態解明と重症化制御法の開発
診療実績
2020年度~2024年度 救急搬送件数(3次)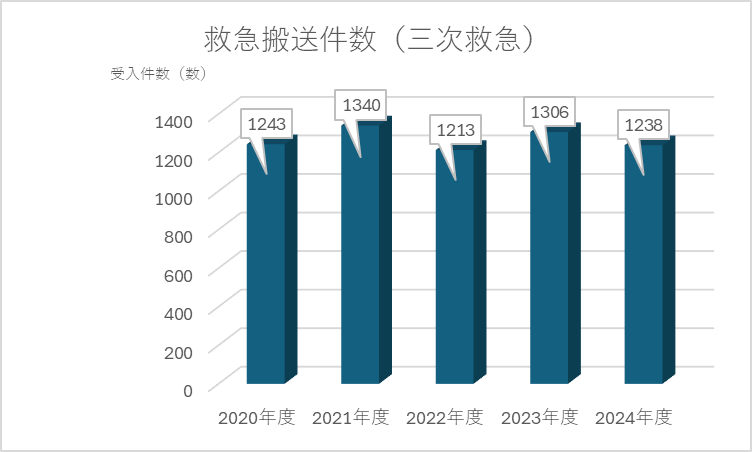
2020年度~2024年度 応需率(3次)

参考:東京都の救急医療体制
いつでも、どこでも、だれでも、その症状に応じた適切な医療がうけられるよう、生命の危機を伴う重篤患者に対する三次救急医療機関、入院治療を必要とする中等症及び重症の患者に対する二次救急医療機関、入院を必要としない軽症の救急患者に対する初期救急医療機関を基本に、救急医療体制を確保しています。
救命救急医療(第三次救急医療)
二次救急医療機関では対応できない複数の診療科領域にわたる重篤な救急患者に対し、高度な医療を総合的に提供する医療機関とし、次の要件を満たすもの
1.重篤な救急患者を、常に必ず受け入れることができる診療体制がある。
2.ICU・CCU等を備え、重篤な患者に対し、常時高度な治療が可能である。
3.医療従事者(医師、看護職員、救急救命士等)に対し、必要な研修を行う体制を有する。
入院を要する救急医療(第二次救急医療)
原則として固定・通年制で、入院治療を必要とする中等症及び重症患者に対する医療を担当する医療機関とし、次の要件を満たすもの。なお、地域の事情等から輪番制とする場合は、当番日において必要な要件を満たしていることが必要である。
1.救急患者の受入れの依頼があった場合は必ず診療することを基本とする。
2.急性疾患や外傷等に対する診断、救急処置(応急的な救命処置を含む。)及び必要な検査が24時間対応可能である。
3.救急蘇生法をはじめ、急性疾患や外傷等に対する診断と救急処置ができる医師及び救急患者に対応できる看護師を確保している。
4.救急患者の状態により必要な検査ができる体制を確保している。検査技師・診療放射線技師は常駐が望ましいが、少なくともオンコール体制を確保している。
5.救急患者のための専用病床又は優先的に使用できる病床を有している。
6.救急告示医療機関の基準を満たしている。
初期救急医療
主として自力来院者を中心に、入院を必要としない軽症の救急患者に対する初期医療を担当する医療機関とし、次の要件を満たすもの
1.内科・外科・小児科等の一般外来診療機能を持つ。
2.診察の結果、初期救急医療機関では十分な対応が不可能と思われる救急患者は、二次又は三次救急医療機関等との連携の下に転院を行う。
数字で見る診療や病院の実績
臨床指標(クリニカルインディケーター)、医療の質を示す指標(クオリティインディケーター:QI)、病院指標はこちらからご確認いただけます。紹介医療機関の先生方へ
診療所または医療機関における重症救急患者の発生に際しては、患者の救命処置を優先しつつ救急車を呼んでください。重症度の決定や搬送先選定にあたっては救急隊員よりも医師の判断が優先されますので、必要に応じて救急隊員へできるだけ具体的な助言・アドバイスをお願いします。専攻医1年次